سارکوئیدوز (Sarcoidosis) یک بیماری التهابی مزمن و چندسیستمی است که علت آن هنوز بهطور دقیق شناخته نشده است. برای پاسخ به این پرسش که سارکوئیدوز چیست، باید بدانیم که در این بیماری، تودههایی به نام گرانولوم (تجمعات سلولهای ایمنی) در اندامهای مختلف بدن، بهویژه ریهها، غدد لنفاوی، پوست و چشمها شکل میگیرد. این گرانولومها ممکن است عملکرد طبیعی بافتها را مختل کنند.
علت بروز سارکوئیدوز چیست؟
پاسخ به سؤال «علت بروز سارکوئیدوز چیست» هنوز مشخص نیست، اما پزشکان معتقدند که این بیماری ناشی از واکنش غیرطبیعی سیستم ایمنی بدن به عوامل ناشناخته مانند عفونتها یا عوامل محیطی در افراد مستعد ژنتیکی است. ممکن است ترکیبی از عوامل زیر در بروز آن نقش داشته باشند:
- عوامل ژنتیکی و ارثی
- عوامل محیطی مانند تماس با گرد و غبار، قارچها یا مواد شیمیایی
- عفونتهای ویروسی یا باکتریایی
علائم سارکوئیدوز چیست؟
برای اینکه بدانیم علائم سارکوئیدوز چیست، باید توجه کنیم که این بیماری بسته به عضو درگیر علائم متفاوتی دارد. برخی بیماران حتی بدون علامت هستند و بیماری بهصورت تصادفی در تصویربرداری روتین کشف میشود. اما شایعترین علائم عبارتاند از:
- سرفه خشک، تنگی نفس و درد قفسه سینه (درگیری ریهها)
- خستگی مزمن
- تب خفیف و کاهش وزن
- قرمزی و التهاب چشم
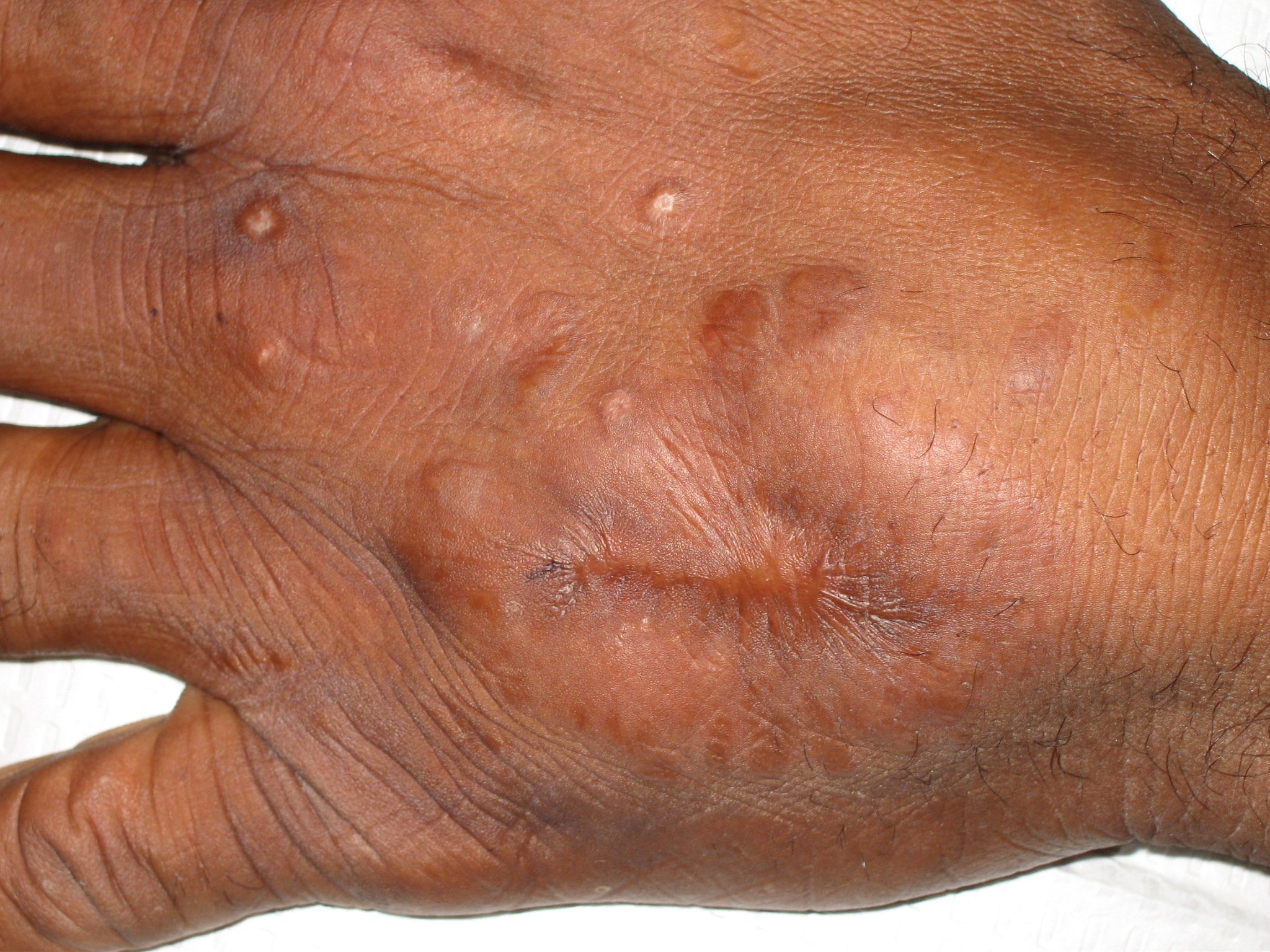
- ضایعات پوستی مانند اریتم نودوزوم یا لکههای بنفش رنگ
- درد مفاصل و عضلات
- تورم غدد لنفاوی (بهویژه گردن، زیر بغل یا کشاله ران)
روشهای تشخیص سارکوئیدوز چیست؟
برای بررسی اینکه تشخیص سارکوئیدوز چیست و چگونه انجام میشود، پزشکان از ترکیبی از بررسیهای بالینی و آزمایشگاهی استفاده میکنند:
- رادیوگرافی قفسه سینه (برای بررسی درگیری ریوی)
- سیتیاسکن (CT Scan) ریه و سایر اندامها
- آزمایش خون (بررسی آنزیم ACE، سطح کلسیم، شمارش سلولی و غیره)
- بیوپسی (نمونهبرداری) از غدد لنفاوی، پوست یا ریهها برای مشاهده گرانولومها
- آزمایش عملکرد ریه
- بررسی تخصصی چشم، قلب یا اعصاب در صورت وجود علائم خاص
درمان سارکوئیدوز چیست؟
در پاسخ به پرسش مهم «درمان سارکوئیدوز چیست»، باید گفت که بسته به شدت، محل درگیری و وجود یا عدم وجود علائم، رویکرد درمانی متفاوت است:
- در موارد خفیف یا بدون علامت: معمولاً نیاز به درمان نیست و فقط پیگیری انجام میشود.
- کورتونها (کورتیکواستروئیدها): مانند پردنیزولون، خط اول درمان در موارد متوسط تا شدید هستند.
- داروهای سرکوبکننده سیستم ایمنی: مثل متوترکسات، آزاتیوپرین یا هیدروکسیکلروکین برای کنترل علائم مقاوم
- درمان علامتی: شامل اکسیژنتراپی، قطرههای چشمی، فیزیوتراپی یا داروهای قلبی
- پیگیری مداوم: بررسی منظم عملکرد ریه، کلیه، چشم و قلب ضروری است
عوارض احتمالی سارکوئیدوز چیست؟
اگر بپرسیم عوارض سارکوئیدوز چیست، باید بگوییم که در برخی بیماران، این بیماری میتواند مزمن شود و عوارض جدی ایجاد کند:
- فیبروز ریوی (سخت و ضخیم شدن بافت ریه)
- نارسایی تنفسی
- آسیب دائمی به چشم یا بینایی
- درگیری قلبی (آریتمی، نارسایی قلبی یا ایست قلبی)
- درگیری مغز و اعصاب (سارکوئیدوز نورولوژیک)
- افزایش کلسیم خون و سنگ کلیه
آیا سارکوئیدوز قابل درمان است؟
بیش از ۵۰٪ بیماران بهمرور زمان بدون درمان خاصی بهبود مییابند، بهویژه اگر درگیری خفیف باشد. با این حال، برخی موارد نیاز به درمان بلندمدت دارند. تشخیص زودهنگام و شروع درمان بهموقع میتواند از پیشرفت بیماری و بروز عوارض جلوگیری کند.
نتیجهگیری
در پایان، اگر هنوز میپرسید سارکوئیدوز چیست، باید بدانید که یک بیماری خودایمنی و التهابی است که اعضای مختلفی از بدن را درگیر میکند. شناخت علائم اولیه، مراجعه به پزشک، پیگیری منظم و رعایت دستورات درمانی نقش بسیار مهمی در کنترل این بیماری دارد.
در صورت مشاهده علائمی مانند سرفه مزمن، خستگی شدید، ضایعات پوستی یا مشکلات چشمی، مراجعه به پزشک متخصص ریه یا داخلی توصیه میشود.
ازی اینکه زمان خود را برای مطالعه مقاله سارکوئیدز چیست اختصاص دادید ممنونیم.
جهت دریافت نوبت مطب دکتر ابوئی فردیس اینجا کلیک کنید.